NEWS

※本イベント案内ページはこちら(現在申込は終了しております)→ https://event.lcat.jp/
2つ目のセッションは、医療法人社団悠翔会の代表医師、佐々木淳先生による基調講演です。
佐々木先生は、弊社の提供する「LCAT」のコンテンツ監修をしていただいている在宅医療のスペシャリストです。日々在宅医療の現場に接している佐々木先生より、我々はこれからどのような知識が必要なのかをテーマにお話しいただきました。
■人生には必ず、病気や障害とともに生きる「療養の時期」が存在する
佐々木先生が代表医師を務める悠翔会は、首都園に12箇所の診療所を構え、76名のドクターと共に、現在約4,500人の在宅患者さまの療養支援を行っています。
冒頭でまず佐々木先生は、小児期から現役世代を経て高齢者になっていく過程を示しました。
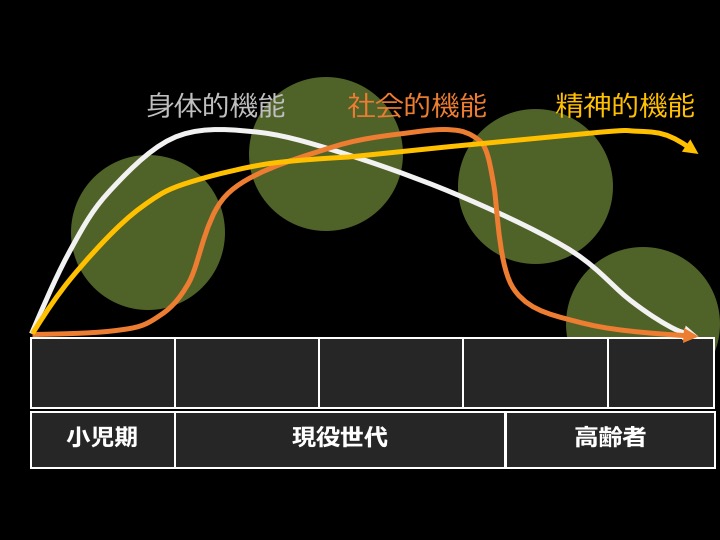
私たち人間が持つ3つの機能の特徴は以下の通りです。
・身体的機能=20〜30歳くらいがピークで、その後ゆるやかに下っていく。
・社会的機能=年齢を重ねるとともに社会とのつながりが増え、他人から必要とされる機会や役割が増えていく。誰かの役に立っている実感が生きがいにつながる。右肩上がりに増えていくが、特に男性は人間関係の多くが仕事に関連するため、退職と同時にこの機能の大部分を失う人が多い。
・精神的機能=いわゆる心の成長のこと。生まれたときから死ぬまで続く。
さらに佐々木先生は、人生最後の10年での身体の変化について、以下3つのモデルを示しました。
・健康老衰モデル=約5%
身体的機能が徐々に弱り、動けなくなる、食べられなくなる、話せなくなる過程を経て、最後は呼吸がだんだん静かに止まっていく亡くなり方。
・突然死モデル=15%
健康な人が突発的なことが原因で亡くなること。
・疾病モデル=80%
脳出血など命に関わる病気によって緊急入院。一命を取り留めるものの、退院しても元通りにはならず、要支援・要介護状態になる。その後も自宅での骨折や肺炎に罹るなど、さまざまな病気を繰り返しながら弱っていき、食事が取れなくなると、点滴などで延命治療を行う。その後入院中に亡くなる。
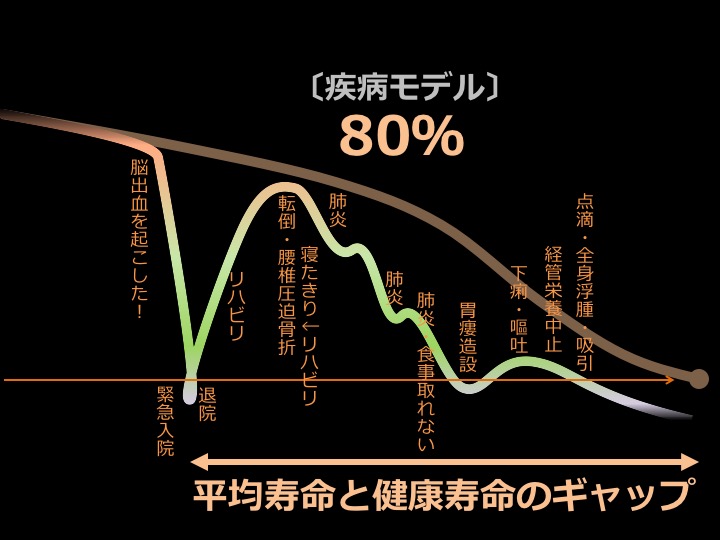
佐々木先生「大半の人は、死ぬまで健康のまま生きるのは難しいと言えます。いわゆる平均寿命と健康寿命には、約10年のギャップがあります」
人生には必ず、病気や障害とともに生きる「療養の時期」が存在します。それに対して、防ぐだけでなく「備える」という考え方が非常に重要だと佐々木先生は語ります。
■社会的機能を増やすために必要な2つのポイント
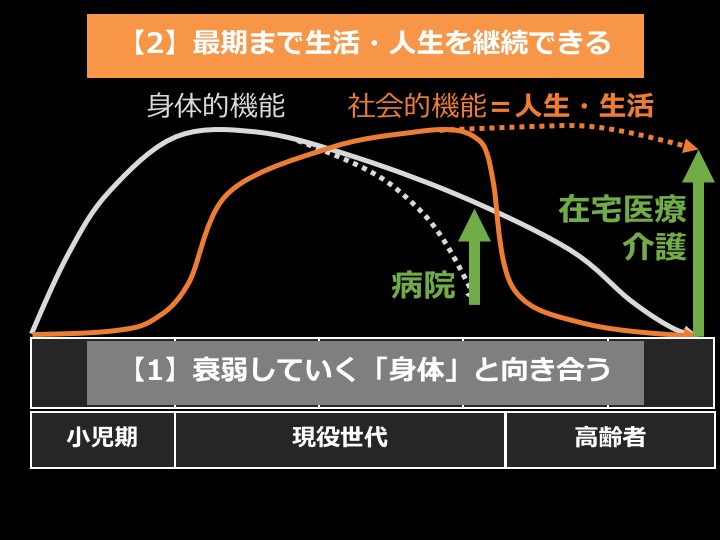
「療養の時期」に大切なことは、社会的機能をどうやって増やしていくか。介護の目的は、被介護者を死なせないことではなく、その人らしい人生を送れるよう、最期まで社会と関わりを持ち続けられるよう支援すること。これが在宅医療による介護の考え方の基本です。
そのために必要なポイントは以下2つです。
・衰弱していく身体と、どのように向き合っていくか
・最期までその人らしい生活・人生を継続するには、どうすればいいか考えること
*衰弱していく「身体」と向き合う

1つ目のポイントについて、まず知っておかなければならないのは、若者と高齢者の身体の違いです。高齢者は基本的に、老化により身体機能が低下しています。そのため病気の原因は内発的かつ多発・複雑なことが多く、どこまでが病気で、どこからが老化なのかよく分かりません。
佐々木先生「高齢者に必要なのは、何かあったら病院に行くのではなく、何も起こらないよう自分でケアすること。さらに何かが起きても、その状態で生活を継続できる環境をどのように作って行くのかを考えることが重要です」
*最期までその人らしい生活・人生を継続する
2つ目のポイントについて問題となるのが、認知症です。
長生きすれば、誰しも必ず認知症になります。認知症にならない人は、なる前に死ぬ人たちだけ。日本は認知症が増えていると言われますが、正しくは「認知症になるまで長生きできる人が増えている」ということだと佐々木先生は語ります。
政府によると2060年には、日本人の約40%が高齢者になるとされています。その高齢者のうち認知症に罹る人の割合が約34%と試算されています。つまり日本人の約13%が認知症になる計算になります。これは2060年の未成年人口とほぼ同じです。
認知症だからといって老人ホームなどの施設に入ることは難しく、在宅での介護が基本になっていくはずです。

認知症には記憶力の低下など、さまざまな症状がありますが、介護で困るのは「行動心理症状(BPSD)」です。病気によって起こるものではなく、環境との不具合によって出てくる症状を差します。
例えば、高齢者が徘徊したり暴力を振るったりするのは、実は病気のせいではありません。記憶障害は脳の病気から起こると言われていますが、BPSDの観点では病気が原因になっているのは約2割ほどしかありません。原因の約6割は環境、主に人間関係だと言われています。
佐々木先生「認知症の方と向き合うとき、特に知っておいていただきたいのは『記憶力は低下するが、感覚は鋭敏になっていく』ということ。相手が自分にとって敵なのか味方なのかを判断するために、感覚が鋭敏になるのです。敵だと判断されると、徹底的に拒否されることも多いです」
敵になりやすい人の多くは、子どもの配偶者(主に妻)や娘だそう。
身内であるが故に健康だった頃の印象が強く、認知症を患った親に対して「昔はあんなに素敵だったのに」「以前は厳格な人だった」と言ってしまったり、態度に出してしまったりします。認知症によって変わりつつある家族を受け入れられなくなっていくのです。
「お父さん、もっとしっかりしてよ」「何でこんな風になっちゃったの」と言われると、自分ではちゃんと生活しているつもりの認知症の親御さんは、不安を抱くようになります。
その結果、食事を拒否されるなど、ますます介護が大変になり、さらに関係が悪化してしまうという悪循環に陥ってしまいます。
佐々木先生「大切なのは『適度な距離感』です。しかし、それは非常に難しく、医療専門家でも自分の家族の介護には客観的に関われないと言っていました。だからこそ、我々のようなプロの力を借りてほしいと思っています」
■納得できる最期を迎えるために
私たちの身体は、歳とともに弱っていきます。元気なうちは病院の外来に行き、治療を受けられますが、そのうち通院が困難になるタイミングが必ずやってきます。それでも治療は必要なため、緊急搬送されることになり、前述の通り入退院を繰り返しながら、最期は病院で亡くなる方が非常に多いのが現状です。
佐々木先生「早めに在宅医療のケアを入れていただくと、通院困難になっても緊急搬送→入院するリスクを負うことなく、継続的なケアを受けることができます。結果として、最期まで自宅で過ごせる可能性が高まります」

自分自身が納得できる最期を迎えるためには、「病気や身体の不調が治らないタイミングが訪れること」を受容する必要があります。多くの方は「治らない」状況を受容することが人生の終わりだと思いがちですが、受容した後もその人の人生は続きます。治らないのであれば、好きなことをやったほうが良いはずです。
逆に、治らない現実を受容できない限り、1分1秒でも長く生きるための医療を受け続けることになります。これは医者に生活や人生を支配されることに他なりません。
佐々木先生「人生の最終段階は下山と同じ。山の下り方は1つではなく、人の数だけ人生の最期の形があるはずです。自分に最適な下山ルートはどれで、下るには何が必要なのか、そのルートでは何が起こる可能性があるのか、予め準備しておくことも、ケアを考える上で重要だと思います」
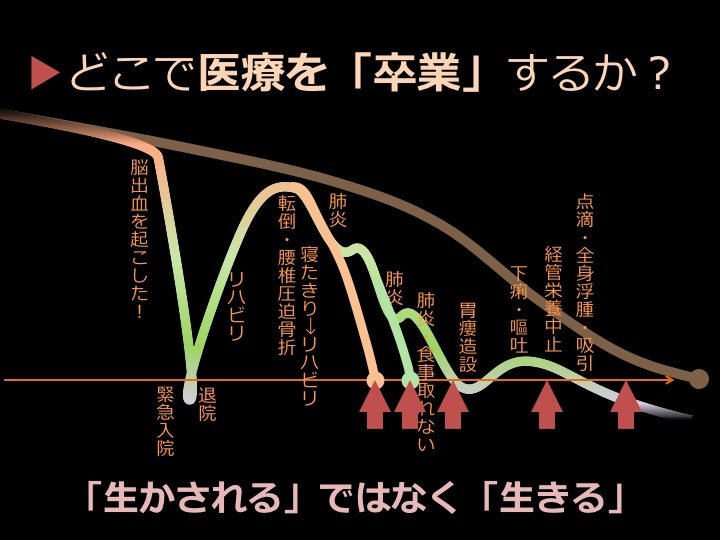
納得のいく最期を迎えるためには、医療もケアも自分で選ぶことが大切です。どんなケアを受けるのか、どのタイミングで治療を止めるのかなど、人生の最終段階には本人や家族に決断を迫られることが増えます。
しかし、何が正しいのか答え合わせはできません。病院に行けば良かったのか、家で看取ったほうが良かったのか――だからこそ、納得する決断に至ることが重要なのです。
講演終了後、参加いただいた企業人事の方々からも、質問の手がたくさん挙がりました。在宅医療や健康寿命など、これから先に必要となる情報をたくさん紹介いただき、大きな拍手に包まれながら基調講演は終了しました。
この記事が気に入ったら「いいね!」して下さい。リクシスの最新情報をお届けします。